Alarmierungsmeldung Samstag 7:50 Uhr:
78-jähriger Mann mit Symptomatik eines akuten Koronarsyndroms, Schrittmacherträger
Eintreffsituation und Vorgeschichte:
NEF und RTW treffen kurz nacheinander ca. 8 Minuten nach Alarmierung an einem Einfamilienhaus im Zentrum einer Kleinstadt ein.
Die Ehefrau des Patienten führt das Rettungsdienst ins Wohnzimmer. Anwesend ist auch der Sohn des Patienten.
Der 78-jährige Mann wird ansprechbar im Sessel sitzend angetroffen. Er gibt an, dass kurz vor dem Aufstehen um ca. 6:00 Uhr Schmerzen im Bereich der linken Thoraxseite aufgetreten seien.
Diese Schmerzen, die eher an der Lateralseite des Thorax lokalisiert werden, seien bei der Inspiration regelmäßig verstärkt , jedoch in der Exspirationsphase kaum spürbar. Der Patient berichtet, dass er ca. 6 Tage zuvor im Haus gestürzt sei mit Prellung der Gesäß- , Rücken- und Flankenregion. Seitdem seien auch wiederholt Schmerzen aufgetreten, die in die Thoraxregion ausstrahlen würden.
Von der Ehefrau des Patienten wird kurz nach Eintreffen des Rettungsteams bereits darauf hingewiesen, dass ihr Mann in den letzten Jahren nahezu ausschließlich – und zuletzt vor 6 Wochen – in der weiter entfernt liegenden Universitätsklinik behandelt worden wäre (geschätzte Fahrtzeit dorthin : ca. 50 Minuten). In dem vor 6 Wochen von internistischen Klinikärzten verfassten Entlassungsbericht wird mitgeteilt, dass ca. 1 Monat zuvor die Implantation eines drug eluting stens ( DES) in den Ramus diagonalis der Coronararterie erforderlich gewesen sei. In diesem Zusammenhang seien auch 2 mittelgradige RIVA-Stenosen beschrieben worden sowie eine mittelgradige Abgangsstenose des Ramus posterolateralis sinister des RCX. Im gleichen stationären Aufenthalt sei außerdem bei kombiniertem Aortenklappenvitium mit hochgradiger Stenose die Implantation einer Aortenklappenprothese erfolgt. Außerdem musste aufgrund eines AV-Blocks 3. Grades ein DDD-Schrittmacher implantiert werden. Eine chronische Herzinsuffizienz mit allerdings normaler systolischer linksventrikulärer Funktion wird beschrieben. Aufgrund einer multifaktoriellen Anämie bei Erythropoetin-Mangel und Eisenmangel sei der Patient transfusionsbedürftig gewesen. Der Versicherte ist seit kurzem aufgrund einer progredienten Niereninsuffizienz dialysepflichtig.
Die aktuelle Medikation erfolgt mit ASS 100 mg, Clopidogrel, Prednisolon, Bisoprolol, Ramipril, HCT, Torasemid, Pregabalin und Simvastatin.
Erstbefund:
78-jähriger Patient mit zufriedenstellender Vigilanz und gute Orientierung.
Keine Dyspnoe. Keine Zyanose.
Blutdruck 160/90 mmHg, Puls 78 mit rhythmischer Herzaktion, Atemfrequenz 12/min, Sauerstoffsättigung 96%.
Bei der Auskultation des Thorax ergibt sich ein Systolikum über Erb. Bei der pulmonalen Auskultation ist Vesikuläratmen beidseits hörbar, kein abgeschwächtes Atemgeräusch. Seitengleiche Atemexkursionen bei Inspiration und Exspiration.
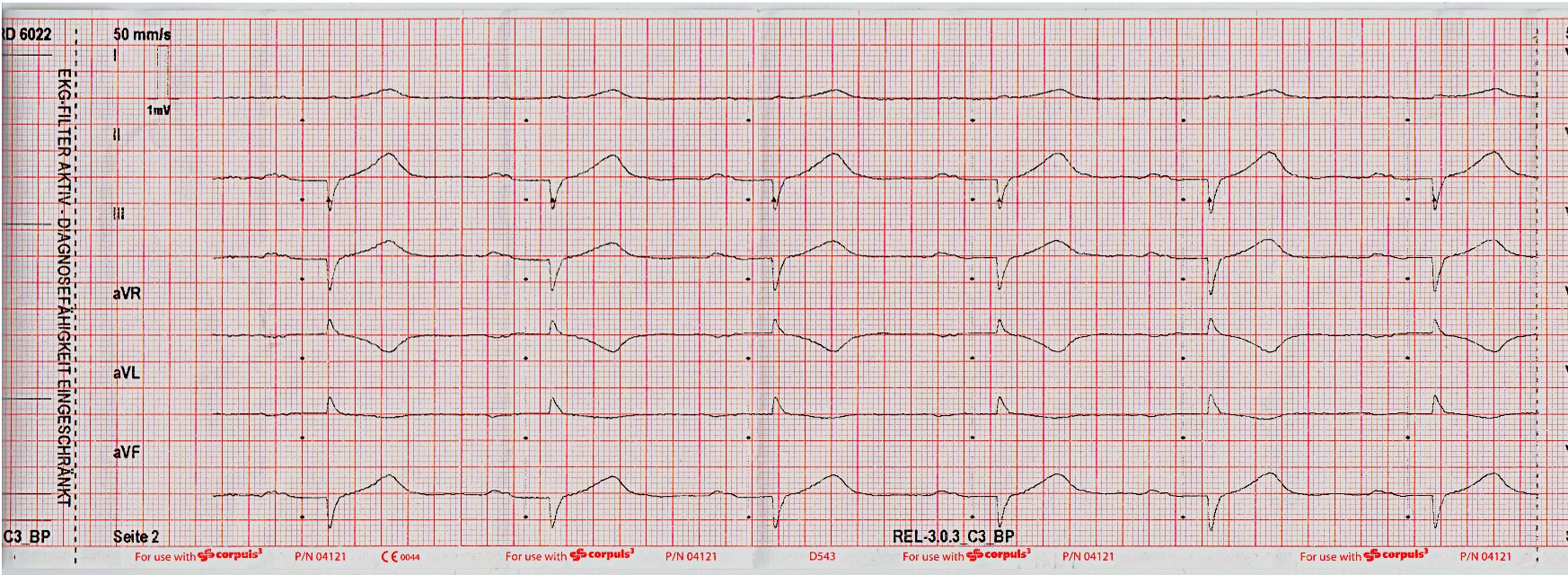
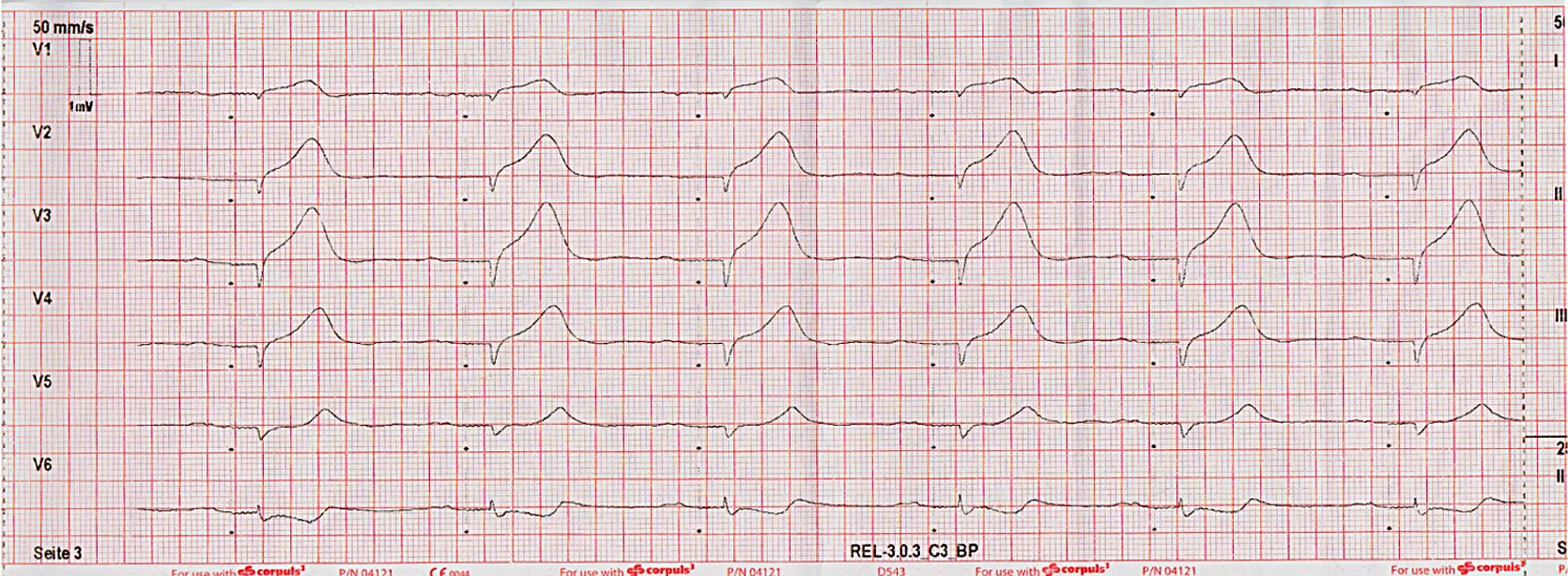
Die Ableitung des 12 Kanal-EKG’s ergibt nachfolgenden Befund:
Von der Ehefrau und vom mittlerweile eingetroffenen Sohn des Patienten wird ein sofortiger Transport des Ehemanns / Vaters in die Universitätsklinik für unbedingt notwendig gehalten. Die beiden in der Nähe liegenden Kliniken mit kardiologischer Abteilung, Herzkatheterlabor und Möglichkeit der Dialyse seien – nach Ansicht der Angehörigen – zur Behandlung auf keinen Fall geeignet.
Die o.g. zum Untersuchungsbeginn ermittelten Vitalparameter werden bei der Verlaufskontrolle 10 Minuten später unverändert gemessen.
Weiteres Vorgehen ?
Zielklinik ?
Dr. Gerrit Müntefering
Chirurgie / Unfallchirurgie / Notfallmedizin
Lessingstr. 26
47445 Moers


Arbeitsdiagnose: muskuloskelettaler Thoraxschmerz li.
Prozedere: Verbale Sedierung der Angehörigen und Erläuterung, dass diese Diagnose voraussichtlich auch vom Dorfkrankenhaus suffizient zu behandeln ist. iv-Zugang mit geringstmöglicher Flüssigkeitszufuhr, Überwachung, keine weitere Medikation, Fahrt zur nächstgelegenen Kardiologie zum Ausschluss kardialer Genese, vorzugsweise notarztbegleitet, aber bei dringlichem Folgeeinsatz auch ohne Notarzt.
VD: Zustand nach Sturz mit Thorax-Sx, dd kardiale Genese
cave: DAPT !!
symtomatische Therapie: Analgesie
Transport ins Krankenhaus, falls die Angehörigen und der Patient weiter kompromisslos darauf bestehen, ggf. auch ohne NA ins weiter entferne Uni-Klinikum
(Umstände und ausdrücklichen Patientenwunsch gut dokumentieren)
Weiterer Verlauf des Junifalls 2019:
Wie im Diskussionsforum bereits angeklungen ist, wird mit den auf die Uniklinik fixierten Angehörigen nochmals über den Vorteil einer zeitnahen kardiologischen Diagnostik zum Ausschluss einer kardialen Genese der Thoraxbeschwerden gesprochen
Auch der Benefit des Patienten von einer zeitnahen kardiologischen Intervention im Bedarfsfall (Time is Myocard ) wird vom Notarzt mitgeteilt.
Die Angehörigen können letztendlich doch vom Vorteil eines Transports in die nahe gelegene kardiologische Klinik überzeugt werden.
Die in der kardiologischen Klinik daraufhin eingeleitete Diagnostik ergab erfreulicherweise keinen Hinweis auf eine akute Myokardischämie trotz den imVerlauf mehrfach reproduzierbaren ST-Streckenveränderungen in den Brustwandableitungen.
Bei der Röntgendiagnostik des knöchernen Thorax wurde zunächst der Verdacht auf eine Fissurlinie im Rippenverlauf der 5.Rippe links geäußert, der sich allerdings weder durch einen passenden Lokalbefund bei der körperlichen Untersuchung noch durch eine nochmalige Röntgenkontrolle am Folgetag sicher bestätigen ließ.
Der Patient konnte bei stetigem Rückgang der thorakalen Beschwerden 3 Tage nach stationärer Aufnahme aus der Klinik entlassen werden.
Dr. Gerrit Müntefering
Chirurgie / Unfallchirurgie / Notfallmedizin
Lessingstr. 26
47445 Moers