Alarmierungsmeldung am Montag um 3:20 Uhr:
56-jährige Frau mit Schwindelattacke und Herzrasen
Situation vor Ort:
Annähernd zeitgleiches Eintreffen von NEF und RTW am Einsatzort. Die Wohnung der Patientin befindet sich in einem Mehrfamilienhaus in der zweiten Etage. Der Sohn der Patientin öffnet die Wohnungstür. Die 56-jährige Frau wird in der Küche auf dem Boden sitzend vorgefunden. Sie ist wach und ansprechbar. Sie klagt über Herzrasen. Die Symptomatik von kurzdauernden Palpitationen mit schnellem Puls sei bei ihr allerdings bereits seit über 1 Jahr bekannt. Vor ca. 10 Monaten habe sie aufgrund einer länger andauernden Episode des Herzrasens für wenige Tage im Krankenhaus gelegen. Dort sei das Herzrasen medikamentös beendet worden.
Ab diesem Zeitpunkt habe sie für einige Monate 2 herzspezifische Medikamente nehmen müssen. Der Name dieser Medikamente ist der Patientin nicht mehr erinnerlich. Diese kardial wirksamen Medikamente seien dann vom Hausarzt vor ca. 3 Monaten abgesetzt worden, da der Blutdruck und auch der Puls über mehrere Wochen zu niedrig gewesen sei. Weitere Begleiterkrankungen ( Schilddrüsendysfunktion etc.) bestehen angabegemäß nicht.
In den letzten beiden Wochen habe sie im Rahmen ihrer Berufstätigkeit als Kassiererin im Supermarkt allerdings erneut mehrmals kurze Episoden eines Herzrasens verspürt,die aber bereits nach 20-30 Sekunden spontan sistiert hätten.
In der aktuellen Nacht hätten Palpitationen und Herzrasen vor ca. 30 Minuten angefangen und sei nicht mehr von alleine wieder weggegangen. Ihr sei auch leicht schwindelig geworden.
Erstbefund:
Der Radialispuls ist bei der Patientin nur sehr schwach und hochfrequent tastbar. Die Pulsoximetrie ergibt einen Wert von 96% , Herzfrequenz pulsoximetrisch bei 220/min.
Blutdruck 78 /50 mmHg,. Lungenauskultation unauffällig. Keine pathologischen Herzgeräusche. Keine peripheren Ödeme. Blutzucker 171 mg%
Das abgeleitete 12-Kanal-EKG ergibt den nachfolgend gezeigten Befund :
Erstmaßnahmen:
Anlage eines intravenösen Zugangs im Bereich des Handrückens und Infusion einer kristalloiden Lösung.
Einleitung der Carotissinusdruckmassage ohne Befundbesserung.
Arbeitsdiagnose ?
Weiteres Procedere?
Dr.med.Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie
Lessingstraße 26
47445 Moers


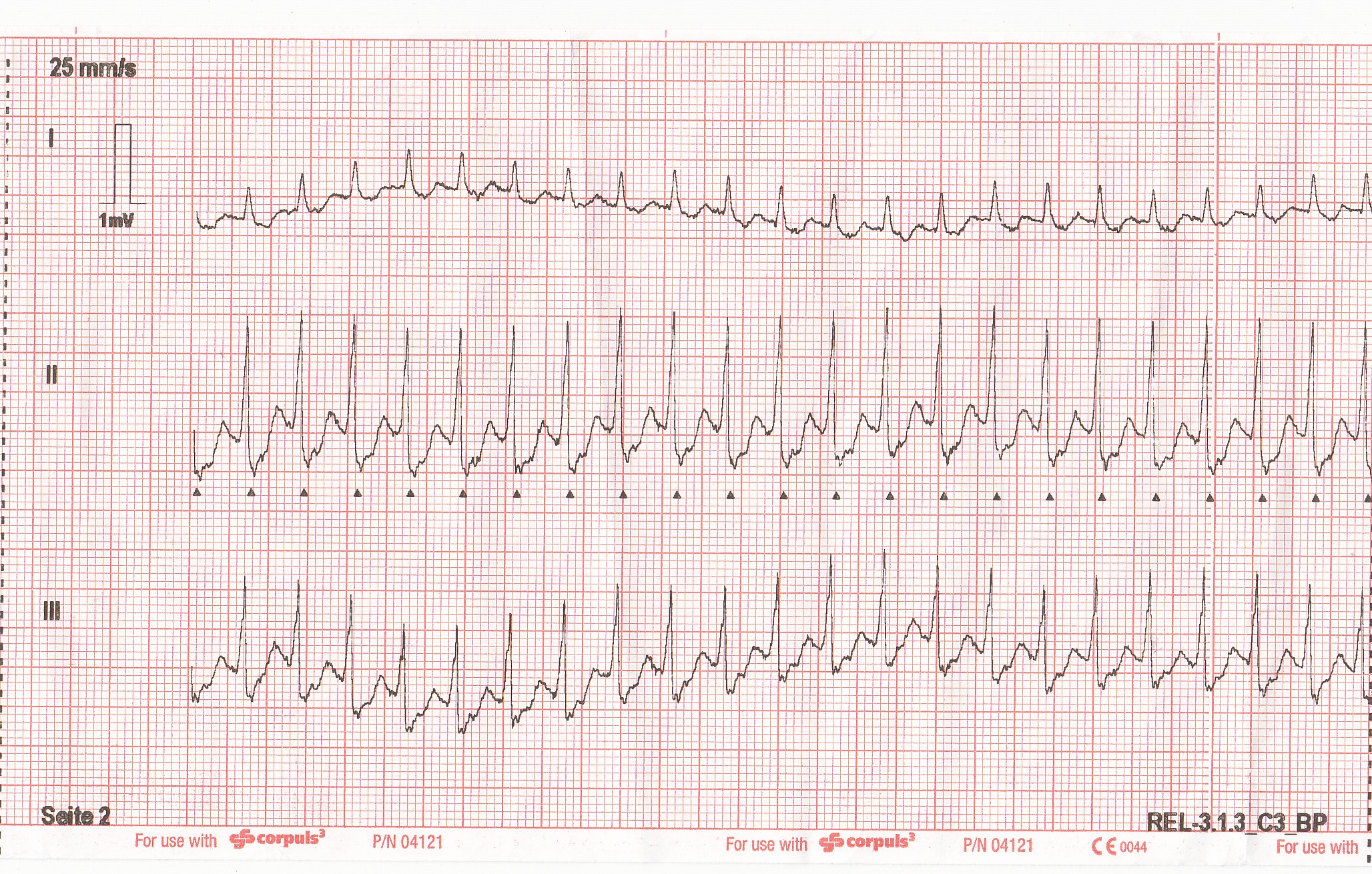
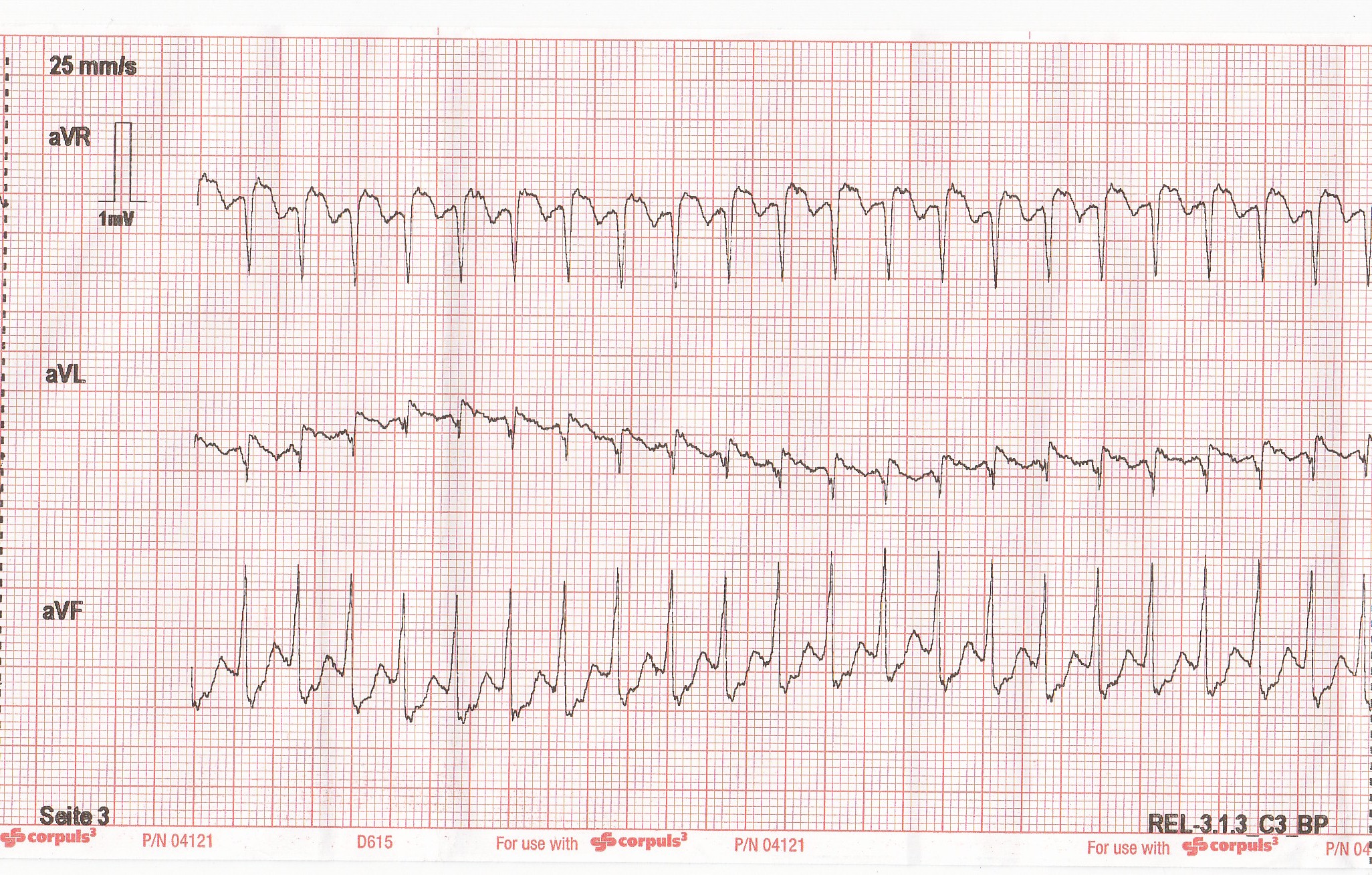
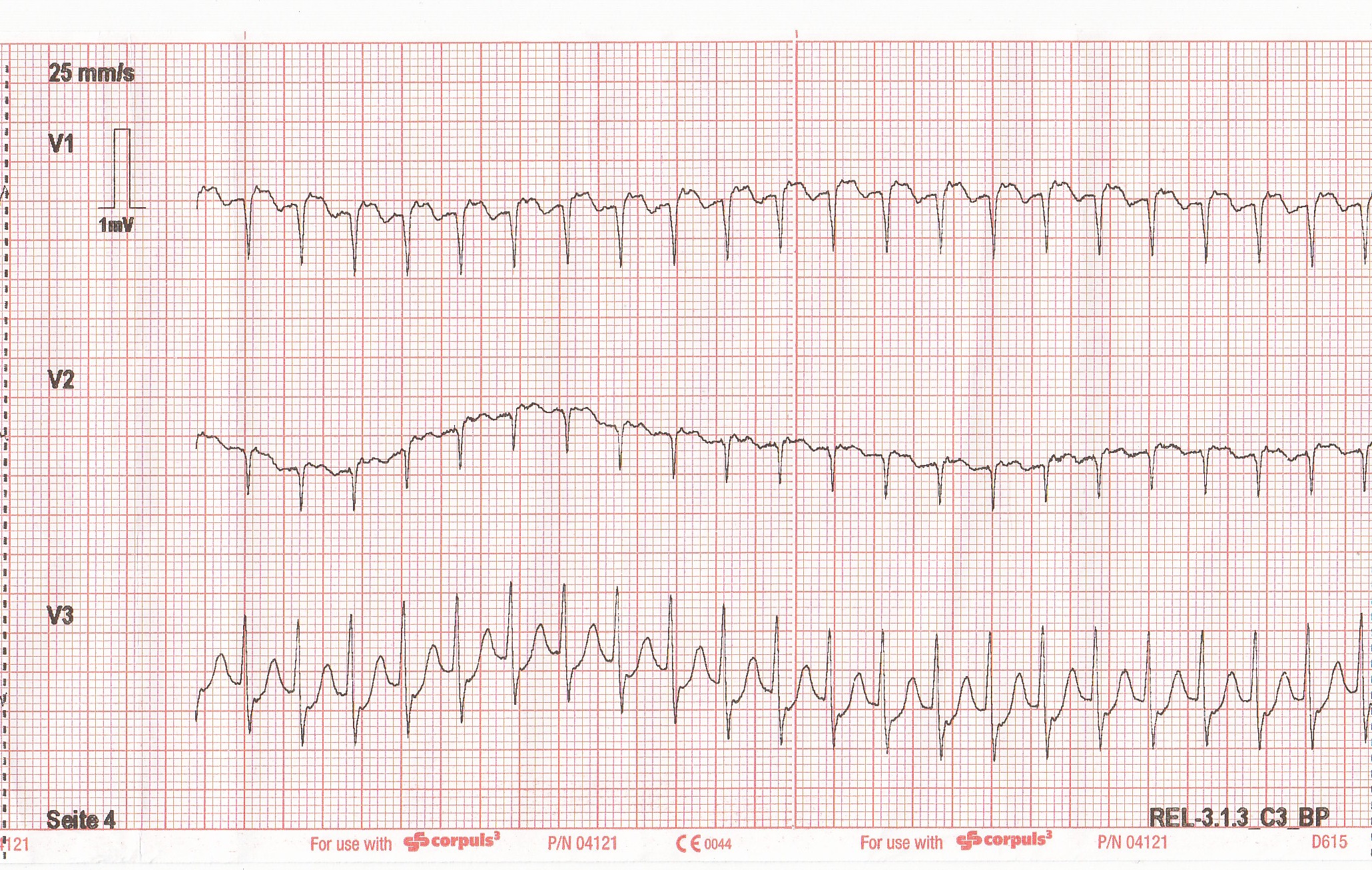

Schmale Komplexe mit tiefem J-Punkt. Von der Form gehe ich von einer inversen P-Welle am Ende des Kammerkomplexes aus, also eine sehr flotte (tiefe) AV-Knoten-Reentry-Tachykardie. Neben der Option der Analgosedierung und elektrischen Kardioversion ist hier das Medikament der Wahl Adenosin. Der Pyramidenprozess für Notfallsanitäter sieht bei Instabilitätszeichen die Gabe von 300 mg Amiodaron über 20 Minuten als Kurzinfusion vor.
Die Patientin kann aufgrund der ausreichenden Vigilanz noch als stabil eingestuft werden, sodass bei regelmässiger SVT zunächst ein modifiziertes Valsalva Manöver versucht werden kann, da dies eine deutlich höhere Konversionsrate aufweist.
Dennoch sollte als Eskalationsstufe Adenosin bzw. eine Cardioversion vorbereitet werden.
Siehe auch: Appelboam A et al. Postural Modification to the Standard Valsalva Manoeuvre for Emergency Treatment of Supraventricular Tachycardias (REVERT): A Randomised Controlled Trial. Lancet 2015.
Weiterer Verlauf des November-Falls 2020 :
Im vorliegenden Falle wurde – wie von Tobias vorgeschlagen -bei vorliegender supraventrikulärer Tachykardie das modifizierte Valsalva-Manöver vor Einleitung einer medikamentös frequenzregulierenden Therapie angewandt
Anmerkungen zum Valsalva Manöver bei der supraventrikulären Tachykardie und zum modifizierten Valsalva-Manöver :
Das Valsalva-Manöver, also das forcierte Ausatmen bei verschlossener Mund- und Nasenöffnung mit Anspannung der Atem- und Bauchmuskulatur, ist eine anerkannte Erstmaßnahme bei supraventrikulären Tachykardien.
Für das Valsalva-Manöver werden die Patienten gebeten, für 15 Sekunden so stark in eine 10ml-Spritze zu blasen, dass sich der Kolben zu bewegen beginnt. Allerdings sind die Erfolgschancen dieses Manövers, gemessen an der Konversion in Sinusrhythmus, mit bestenfalls 20 Prozent eher niedrig.
Im Falle eines Misserfolgs wäre dann der nächste Schritt zumeist die Gabe von Adenosin, die allerdings zu einer passageren Asystolie führt und von vielen Patienten als sehr unangenehm und beängstigend empfunden wird.
Eine Gruppe englischer Mediziner um Dr. Andrew Appelboam konnte im Jahr 2015 belegen, dass sich die Effizienz des Valsalva-Pressdruckversuchs durch eine simple Modifizierung mit dem Ziel, den venösen Rückfluss und die vagale Stimulation zu verstärken weiter verbessern lässt,.
Die Patienten erzeugten für 15 Sekunden einen Druck von 40 mmHg durch Blasen in ein Aerometer (vergleichbar wäre das oben genannte Blasen in eine Spritze) . Danach wurde jedoch die Rückenlehne flach gestellt und beide Beine des Patienten vom Hilfspersonal in gestreckter Haltung um etwa 45 Grad angehoben. Dieses „lying down with leg lift Valsalva“-Manöver dürfte den venösen Rückstrom des Blutes erhöht haben.
Danach erfolgt die Umlagerung in eine halbliegende Position, in der die Patienten für die Dauer von 45 Sekunden bis zur EKG-Aufzeichnung verbleiben.
Durch diese modifizierte, als „lying down with leg lift“ bezeichnete Valsalva-Variante konnte bei 43 Prozent aller Patienten eine Konversion in Sinusrhythmus erreicht werden (gegenüber 17 Prozent nach herkömmlichem Valsalva-Manöver).
Zurück zum Fall des Monats November 2020:
Im aktuellen Fall der 56 jährigen Frau provozierte das modifizierte Valsalva-Manöver beim abschließenden Aufrichtemanöver zusätzlich eine leichte Übelkeitsattacke, die dann wohl (als ergänzender Vagusreiz) sofort zur Terminierung der supraventrikulären Tachykardie führte.
Die Versicherte konnte dann mit einer rhythmischen Herzfrequenz von 95/min und Blutdruckwerten von 110/70 mmHg in die kardiologische Abteilung des nahe gelegenen Krankenhauses transportiert werden.
Sie verließ die Klinik allerdings in stabilem Allgemeinzustand bereits am Folgetag gegen ärztlichen Rat, ohne weitere Diagnostik und Medikationsaustestung zuzulassen.
Dr.med.Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie
Lessingstraße 26
47445 Moers