Alarmierungsmeldung Mittwochabend um 19:20 Uhr:
Chirurgischer Notfall , männlicher Patient , Sturz < 3 Meter Höhe
Situation vor Ort:
Der RTW und NEF müssen aus dem Nachbarkreis alarmiert werden und treffen 12 Minuten nach Alarmierung an der Einsatzstelle an einem Wohnhaus mit größerem Grundstück am Rande eines Dorfes ein. Das Rettungsteam wird vom Anrufer (Sohn des Patienten) in die hintere Gartenregion geführt. Patient ist sein 93-jähriger Vater. Der Notfall stellt sich nun nicht mehr als Sturzereignis sondern als Kollapsgeschehen ohne nachvollziehbares Sturztrauma heraus. Der 93-jährige Mann sei nach längerer Gartenarbeit kollabiert. Eine Bewusstseinstrübung habe nicht bestanden. Der Patient sei sofort ansprechbar und orientiert gewesen. Bei seit kurzem vorbestehender Diarrhoe ist im Rahmen des Kollapsgeschehens zu einem unkontrollierten Stuhlabgang gekommen. Die Angehörigen hätten ihn nachfolgend schlecht mobilisieren können, woraufhin die Notrufmeldung an die Kreisleiststelle erfolgte.
An Vorerkrankungen werden mitgeteilt: Ein arterielle Hypertonie, der Zustand nach NSTEMI im Jahr 2022 mit festgestellter koronarer 1-Gefäßerkrankung und Stent-Implantation (DE-Stent) im Bereich des RIVA . Laut vorhandener hausärztlicher Diagnosenauflistung außerdem eine zunehmende Niereninsuffizienz mit Angabe einer GFR von 40 g/dl und ein behandlungsbedürftiges restless legs-Syndrom.
Medikationsliste des hausärztlichen Kurzreports:
Forxiga, Bisoprolol 2,5mg Rosuvastatin, Ramipril, Torasemid 10mg, Pregabalin 100 mg, ASS 100
Erstbefund:
Der 93-jährige Mann liegt in Rückenlage auf der Wiese. Er ist wach und bei Ansprache orientiert. Er lamentiert über den eingetretenen Stuhlabgang. Keine Zyanose. Leicht erhöhte Atemfrequenz bei 15/min. Keine Angaben von Thoraxschmerzen oder Rückenschmerzen.
Blutdruck 105/60 mmHg, Sauerstoffsättigung 99 % pulsoximetrische Frequenz: 190/Min.
Blutzuckerstix: 145 mg/dl.
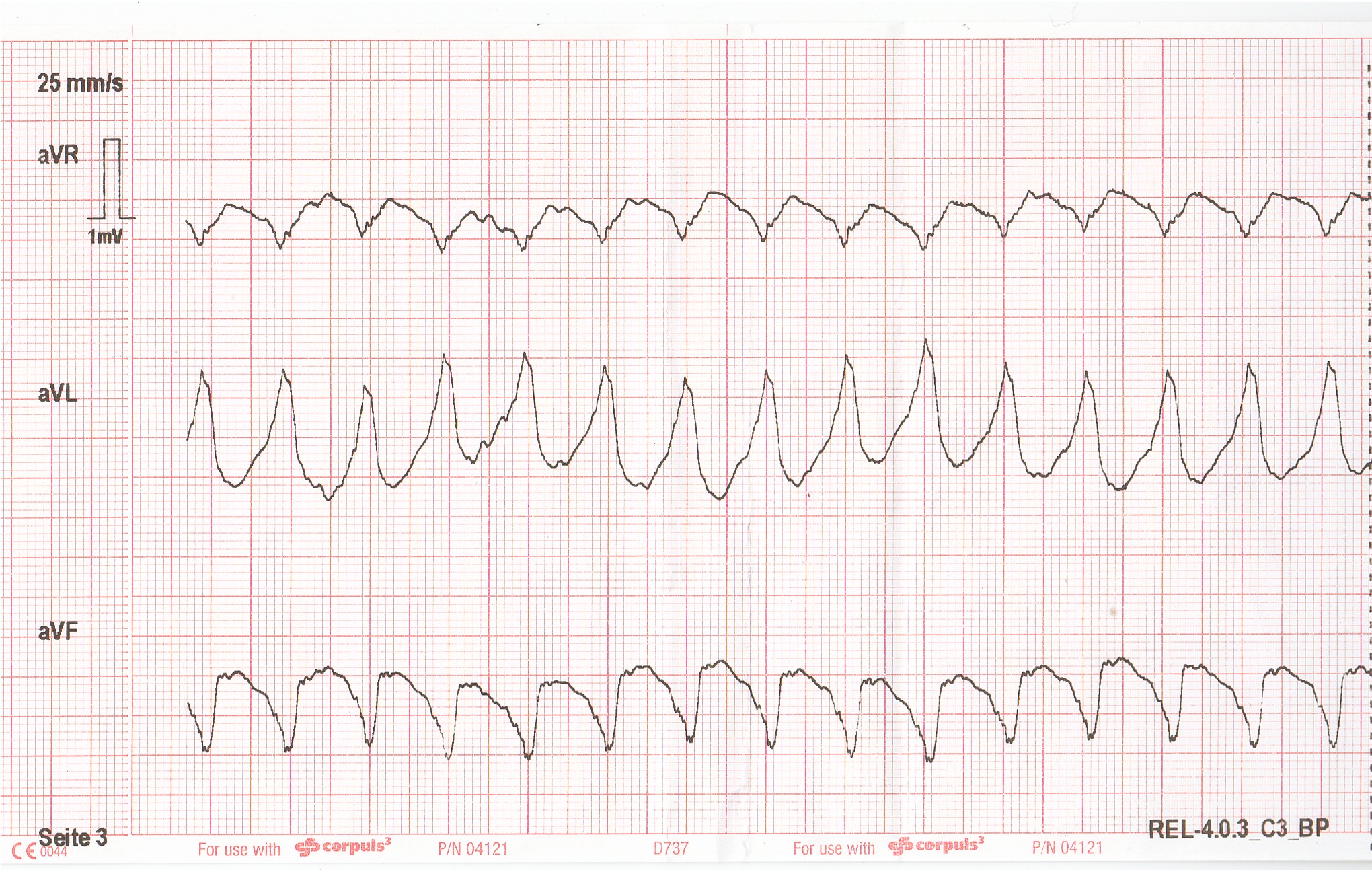
Das daraufhin sofort abgeleitete EKG ergibt den nachfolgend dargestellten Befund (leider sind nur die Extremitätenableitungen aus dem EKG-Speicher rekonstruierbar gewesen):
Verdachtsdiagnose ?
Weitere Diagnostik ?
Weitere präklinische Maßnahmen ?
Dr. med. Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie
Lessingstraße 26
47445 Moers


4 thoughts on “Fall des Monats August 2025”
Eine rhythmische Breitkomplextachykardie bei vorbekannter KHK + Synkope lässt mich primär an eine VT denken. Zur genaueren Beurteilung wären die Brustwandableitungen sehr interessant gewesen. Differentialdiagnostisch haben wir es mit einer Elektrolytstörung (zB Hyperkaliämie bei Nierenversagen+Diarrhoe) zu tun. Außerdem kommt auch eine SVT mit Schenkelblockierung in Frage- Ich würde noch Fieber messen, um nicht möglicherweise ein septisches Geschehen (Durchfall) mit Bedarfstachykardie zu übersehen.
Vorgehen:
Patches kleben, wenn möglich zwei Zugänge
Nach Vergwisserung, dass wirklich ein relevantes Trauma stattgefunden hat, Transport des Pat. via Tragetuch auf die Trage, weiteres Proc. im RTW
Aufgrund der stattgehabten Synkope und beginneder Hypotonie dann Elektrokardioversion nach vorheriger Analgosedierung, von Amiodaron würde ich aufgrund einer differentialdiagnostischen Elektrolytstörung eher Abstand nehmen. Bei ausbleibendem Erfolg Versuch mit NaBic 8,4% 100ml, ggfs vorsichtig Calcium titrieren.
In hoffentlichem stabilem Sinusryhthmus Transport auf die nächste Intensivstation
Liebe Grüße
Guten Tag,
ich habe ein Frage bezüglich des Kommentars meines Vorredners. Wieso würden Sie NaBic 8,4% 100ml versuchen wollen?
Vielen Dank und mit freundlichen Grüßen
S. Negraszus
Weil ich differentialdiagnostisch eine Hyperkaliämie erwäge und deren negative Wirkung auf die Funktion kardialer Natriumkanäle mit NaBic positiv beeinflussbar ist. Sollte keine Hyperkaliämie vorliegen, richte ich dadurch aber i.d.R. auch keine größeren Schäden an.
Alex hat den Fall wirklich brillant aufgearbeitet. Dass die Brustwandableitungen fehlen, ist natürlich ärgerlich.
Alex Differenzialdiagnosen sind gut nachzuvollziehen, insbesondere auch die mögliche SVT mit Blockbild, die mögliche Elektrolytstörung bei Niereninsuffizienz und eine septische Genese der tachykarden Rhythmusstörung.
Weiterer Fallverlauf:
Traumafolgen konnten in diesem Fall nach sorgfältiger Untersuchung nicht festgestellt werden. Die Temperatur lag tympanal gemessen bei 37,2 Grad
Wie auch Alex bereits vorgeschlagen hatte, erfolgte die Anlage von 2 peripher-venösen Zugängen und das Kleben der Patches für den Fall der notwendigen Kardioversion. Auch weiterhin keine Angaben von Thoraxschmerzen oder Rückenschmerzen. Blutdruck bei Kontrolle 110/60 mmHg, Sauerstoffsättigung 99 % Herzfrequenz bei Kontrolle zwischen 175 und 180/ min.
Nach Vorankündigung telemetrische Übersendung des EKG’s an die ZNA des nahegelegenen Krankenhauses mit kardiologischer Abteilung. Sofort anschließende telefonische Rücksprache mit dem diensthabenden Kardiologen der Klinik. Bei fehlender thorakaler Beschwerdesymptomatik wurde zur titrierten Gabe von Amiodaron geraten.
Nach langsamer titrierter intravenöser Gabe von 150 mg Amiodaron zunächst keine Befundänderung. Kurzzeitig danach Auftreten eines Übelkeitsgefühls mit 2-maligem starken Würgereiz.
Unmittelbar nach der zweiten Würge-Attacke Konversion der Tachykardie in einen normfrequenten Rhythmus von 90 – 100/min. Blutdruck 130/ 80 mmHg. Sauerstoffsättigung weiterhin bei 99 %.
In der Klinik wurde aufgrund der Vorgeschichte mit stent-pflichtiger KHK und aufgrund des geschilderten Kollapsereignisses zu einer coronarangiografischen Untersuchung geraten, die aber (bei technischem Defekt der Anlage) erst am Folgetag stattfinden konnte.
Im Kurzarztbrief der Klinik, der vom Notarzt 1 Woche später gesichtet werden konnte, finden sich folgende Diagnosen:
VT terminiert durch Amiodaron (aufgrund des geschilderten Verlaufs diskussionsbedürftig?), NSTEMI bei Troponinerhöhung, keine Elektrolytveränderungen. Coronarangiografisch festgestellte koronare 2-Gefäßerkrankung ohne Interventionsbedarf, Implantation eines DDD-ICD
Aufgrund des geschilderten Verlaufs mit Terminierung der Rhythmusstörung durch den Vagusreiz könnte man über die DD VT / SVT weiterhin diskutieren. Die Brustwandableitungen hätten evt. weitere Informationen liefern können.
Dr. med. Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie
Lessingstraße 26
47445 Moers