Notfallmeldung Mittwoch gegen 9 Uhr früh :
Männliche Person 51 Jahre mit akutem Thoraxschmerz Verdacht auf Herzinfarkt.
Anfahrt:
Das NEF und der RTW erreichen das in Waldnähe gelegene Haus fast zeitgleich nach 9-minütiger Anfahrt
Situation vor Ort und Vorgeschichte:
Die Ehefrau des Patienten öffnet die Haustür und führt das Rettungsteam ins Wohnzimmer. Ein 79-jähriger Mann wird im Sessel sitzend angetroffen. Es besteht eine leichtgradige Dyspnoe, ohne Zyanose. Der Patient gibt mäßige Schmerzen im vorderen Thoraxbereich und im Epigastrium an. Die Ehefrau berichtet, daß die Brustschmerzen Ihres Mannes heute vor 1 Stunde direkt nach dem morgendlichen Aufstehen beim Ankleiden angefangen hätten.Ihr Mann sei anschließend aufgrund der Thoraxbeschwerden im Sessel des Wohnzimmers sitzen geblieben. Nachdem auch 30 Minuten später (trotz kontinuierlich eingehaltener Ruheposition) keine Besserung der Schmerzen eingetreten sei, habe die Ehefrau die Rettungsleitstelle angerufen.
Auf die Frage des Notarztes nach kardialen Vorerkrankungen gibt der Patient an, dass bei ihm vor ca 2 Jahren wiederholt Herzrhythmusstörungen festgestellt worden seien, die jedoch jedes Mal nur von kurzer Dauer gewesen seien und nach Ansicht des Hausarztes keiner Behandlung bedurften.
Zu den Vorerkrankungen gibt die Ehefrau ergänzend an, dass bei Ihrem Mann ein Bluthochdruck und ein Diabetes mellitus bekannt sei, außerdem eine Leberfunktionsstörung, die jedoch nicht genauer präzisiert werden kann. Relevante Erkrankungen der Atemwege sind bisher nicht festgestellt worden.
Erstbefund:
Der 51jährige, adipöse Patient ist wach und orientiert. Es besteht eine geringgradige Dyspnoe mit leicht erhöhter Atemfrequenz von 14/min . Keine zentrale Zyanose. Der Bluckdruck liegt bei 160/90 mmHg. Herzfrequenz im abgeleiteten 12-Kanal-EKG bei 64/ Min., Die periphere Pulsfrequenz wird palpatorisch (A. Radialis) und pulsoxymetrisch bei 32/ Min ermittelt. Die O2-Sättigung beträgt 93 %.
In sitzender Position beidseits sind die Jugularvenen nicht prominent sichtbar Die Lungenauskultation ergibt beidseits ein normales Atemgeräusch. Es sind keine Rasselgeräusche, kein Giemen, kein abgeschwächtes Atemgeräusch feststellbar..
Periphere Oedeme bestehen nicht.
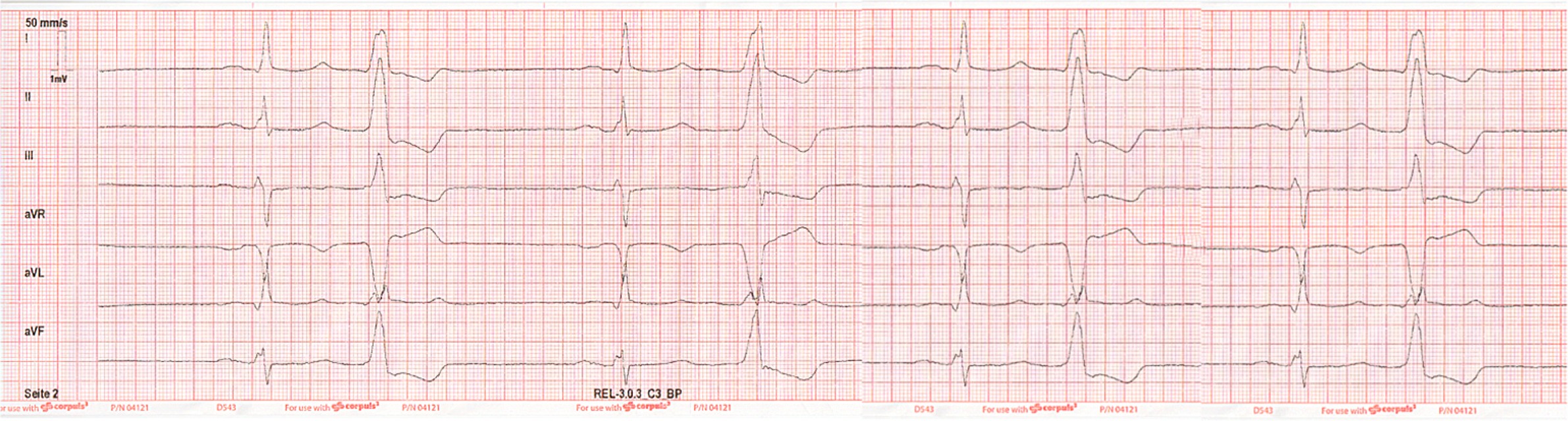
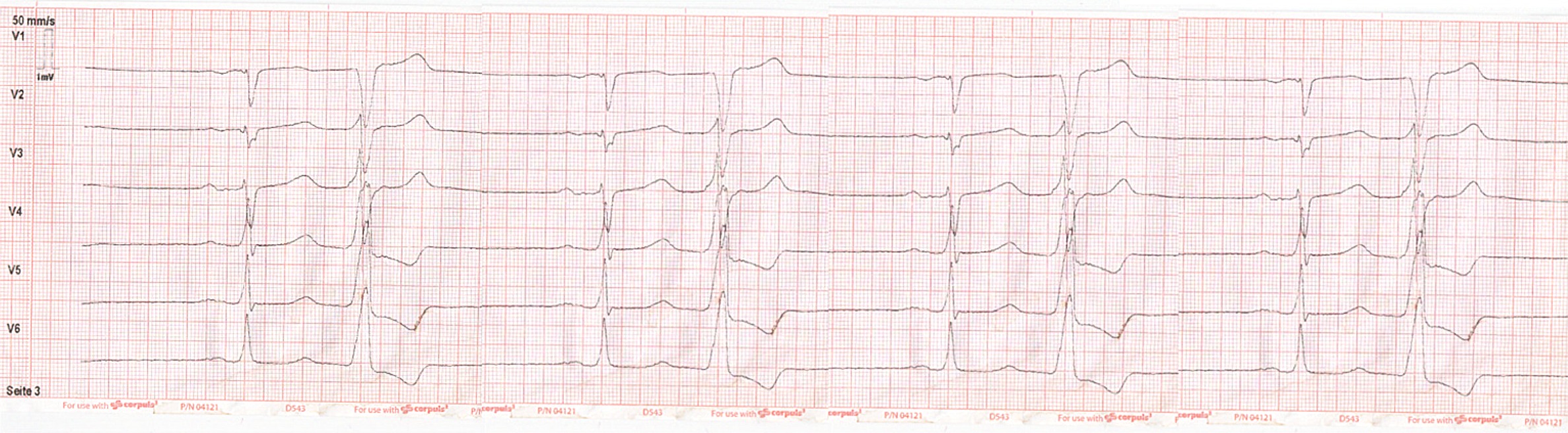
Das abgeleitete Extremitäten-EKG zeigt den folgenden Befund:
Erstmaßnahmen:
Anlage eines peripher-venösen Zugangs
Weitere präklinische Therapie ?
Dr. Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie / Notfallmedizin
Lessingstr. 26
47445 Moers


1. Bei Brustschmerzen werde ich ASS und Heparin geben, V.a. ACS
2.QRS ist verbreitet, aber das ist keine typische Blokade, ich sehe das als Delta-Welle bei WPW-Syndrom.
3. Fahren zum KH mit 24h-Coro Möglichkeit
Im EKG fehlen typische Veränderungen für einen Infarkt.
Es besteht ein Pulsdefizit durch die VES
Blutdruckmessung am anderen Arm
Pulse an den Beinen Tasten
Aortendissektion Differentialdiagnostisch in Betracht ziehen
Gabe von Morphin
Auflösung zur Fall des Monats September 2019:
Aufgrund des thorakalen Schmerzsyndroms erfolgt nach erneuter Blutdruckkontrolle, die keine Seitendifferenz bei der Messung an beiden Armen ergibt, die Gabe von ASS und Heparin.
Zur Behandlung der symptomatischen Bradykardie erfolgt anschließend die Gabe von Atropin 0,5 mg langsam intravenös mit Repetition dieser Dosis ca. 10 Minuten später während des Transportes.
Die peripher effektive Herzaktion kann unter dieser Medikation auf eine Frequenz zwischen 45 und 50 /Min gesteigert werden. Die thorakalen Schmerzen des Patienten lassen nach der intravenösen Atropin-Gabe nach.
Nach Erreichen der zentralen Notaufnahme der angesteuerten kardiologischen Klinik muss der Notarzt aufgrund eines Folgeeinsatzes wieder ausrücken.
Der Notarzt erkundigt sich 1½ Stunden später nach dem Befinden seines Patienten.
Ihm wird mitgeteilt, dass dem Patienten nach nochmaliger EKG-Ableitung, die erneut eine relevante Bradykardie zeigte, die Implantation eines Herzschrittmachers empfohlen wurde.
Der Patient habe allerdings eine deutliche Besserung der anfänglichen Beschwerden mitgeteilt und habe ca. 60 Minuten nach Einlieferung in die zentrale Notaufnahme das Krankenhaus gegen ärztlichen Rat auf eigene Verantwortung wieder verlassen.
Er habe seinen Entlassungswunsch damit begründet, dass sein Hausarzt wiederholt die Ansicht vertreten habe, dass seine Herzrhythmusstörung keiner Behandlung bedürfe.
Auch die Darstellung von möglicherweise vital bedrohlichen Herzrhythmusstörungen konnte den Patienten nicht zum Verbleib im Krankenhaus überzeugen.
Dr. Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie / Notfallmedizin
Lessingstr. 26
47445 Moers