Alarmierungsmeldung um 21:40 Uhr:
Ältere weibliche Person mit Kreislaufschwäche
Einsatzort: Wohnungsadresse in kleinerer Ortschaft
Längere Anfahrtszeit von 9 Minuten.
Eintreffsituation / Anamnese:
Der Ehemann der Patientin empfängt das Rettungsteam an der Haustür. Er berichtet, dass es seiner Frau bereits seit dem Nachmittag schlecht gehe. Sie habe sich schwach gefühlt und sei auch schnell kurzluftig geworden, habe sich auf die Couch gelegt. Die daraufhin versuchte Blutdruckmessung mit dem eigenen elektronischen Blutdruckmessgerät habe Werte von 80 / — oder „Error“ angezeigt. „Es sei wahrscheinlich defekt“ . Weitere Informationen des Ehemanns zu Vorerkrankungen seiner Frau: Bekannter Bluthochdruck. bekannter Diabetes mellitus Typ II ( nicht insulinpflichtig) .
Letzter Krankenhausaufenthalt war vor 3 Monaten notfallmäßig in der internistischen Klinik notwendig geworden bei hypertensiver Entgleisung. Hier sei auch anfangs kurzzeitig ein etwas langsamerer Puls festgestellt worden. Man habe daraufhin die Blutdrucktabletten „ Propanol“ niedriger dosiert.. Eine weitere Medikamentenumstellung sei aber deswegen nicht mehr notwendig gewesen, weil die Folge-EKG’s wohl besser gewesen seien.
Zusätzlich sei vor einigen Jahren auch eine Vorhofrhythmusstörung festgestellt worden und mit einem Elektroschock behandelt worden. Eine regelmäßige Tabletteneinnahme sei hiernach aber nicht erforderlich gewesen. Der Ehemann verneint nach notärztlicher Nachfrage die Einnahme von „ Blutverdünnern“ durch seine Frau.
Gefragt nach weiteren Erkrankungen wird vom Ehemann berichtet, seit mehreren Wochen auch irgendetwas mit den Augen seiner Frau nicht in Ordnung sei. Deswegen seien Sie beim Augenarzt gewesen. Bei Konfrontation mit möglichen Diagnosen „ Grauer Star “ „Katarakt“ „Linsentrübung“ oder auch „Netzhautschäden“ ist sich der Ehemann sicher, dass hier beim letzten Augenarztbesuch eine andere Diagnose genannt worden sei. Bei Nennung der Diagnose „ Grüner Star “ oder „Glaukom“ berichtet der Ehemann, dass dies eher zutreffen könne. In diesem Zusammenhang sollten auch Augentropfen aus der Apotheke abgeholt werden. Das Rezept über diese Augentropfen sei schon dort.
Außerdem sei bei seiner Frau vor 5 Tagen vom Hausarzt eine schlimme Gürtelrose im Brustkorbbereich festgestellt worden. Der Hausarzt habe gesagt, dass hier wohl mehrere Nervengebiete befallen seien. Auf der ganzen linken Brustkorbseite seien nun rote Pusteln aufgetreten, die teilweise auch stärker schmerzen würden.
Aktuelle Anamnese:
Jetzt sei es aber seit 21:15 Uhr wiederholt zu Phasen von deutlichen Bewusstseinstrübungen gekommen, wobei seine Frau über Zeiträume von mindestens 30 Sekunden nicht mehr reagiert habe. Sie sei dann aber durch heftiges Schütteln wieder erweckbar gewesen. Ähnliche Episoden mit Bewußtseinsverlust seien in den vorangegangen Wochen noch nicht aufgetreten. Seine Frau sei aber auch keine Arztgängerin, wenn es nicht sein müsste.
Ersteindruck und Beschwerdeangaben der Patientin:
Eine 85-jährige Frau wird im Wohnzimmer des 2-geschossigen Hauses auf der Couch liegend angetroffen. Es besteht eine diskrete Dyspnoe, aber keine Zyanose.
Die 85-jährige Frau ist zum Zeitpunkt des Erstkontakts wach und kann auf Nachfrage nach den Beschwerden auch im längeren Satz antworten (ohne dyspnoe-bedingte Atempause).Sie fühle sich seit heute abend sehr schlapp und ist bereits beim Zurücklegen kurzer Wegstrecken in der Wohnung kurzatmig gewesen. Ein thorakales Druckgefühl wird verneint. Von den zuletzt verschriebenen Medikamenten habe sie einige Medikamente seit ca. 1,5 Wochen weggelassen wegen einer schlechten Verträglichkeit mit Druckgefühl in der Magengegend. Auch wären kurz nach Tabletteneinnahme immer kurze Schwindelepisoden aufgetreten.
Welche Tabletten sei genau weggelassen habe, könne sie aber heute mehr nicht genau sagen, insbesondere, da ihr ja gerade auch so schummerig sei.
Erstbefund:
Der Radialispuls schwach tastbar mit bradykarder Frequenz deutlich < 50 / Min , aber dabei im wesentlichen rhythmisch. Blutdruck: 90/50 mmHg. Keine zentrale oder periphere Cyanose. Atemfrequenz : 13 / Min. SaO2 ( vor Sauerstoffgabe) : 90 % . Nach eingeleiteter Sauerstoffgabe : 95 %, Blutzuckerstix : 195 mg/dl. Die Extremitäten werden auf Auforderung hin gerichtet bewegt. Die Notfallpatientin ist zu den eigenen Stammdaten und zum Wochentag orientiert.
Erstmaßnahmen :
Es werden i.v. Zugang, EKG-Ableitung und Pulsoxymetrie angelegt. Dabei zeigt sich die Herpes zoster-Ausdehnung links-thorakal über sicherlich 3 Segmente. Teilweise bestehen nässende Pusteln und stärkere Rötungen der Umgebung dieser Pusteln. Es erfolgt die Sauerstoffgabe ( 4 Liter/ Min) über Sauerstoffbrille.
Das abgeleitete EKG zeigt den nachfolgend dargestellten Befund:
Bei Bradykardie um 35 -37 / Min im abgeleiteten EKG erfolgt die intravenöse Gabe einer Ampulle Atropin 0,5 mg und – bei unbefriedigendem Anstieg der Herzfrequenz – 10 Minuten später einer weiteren Ampulle Atropin 0,5, mg.
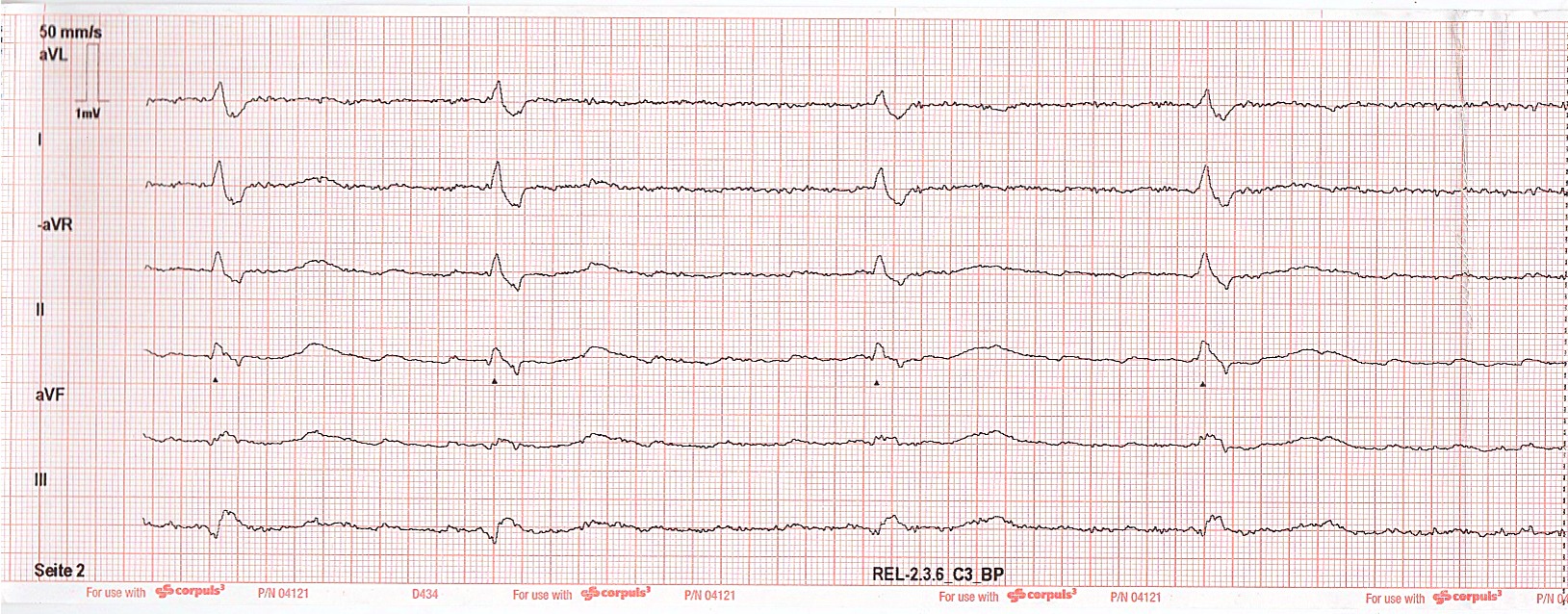
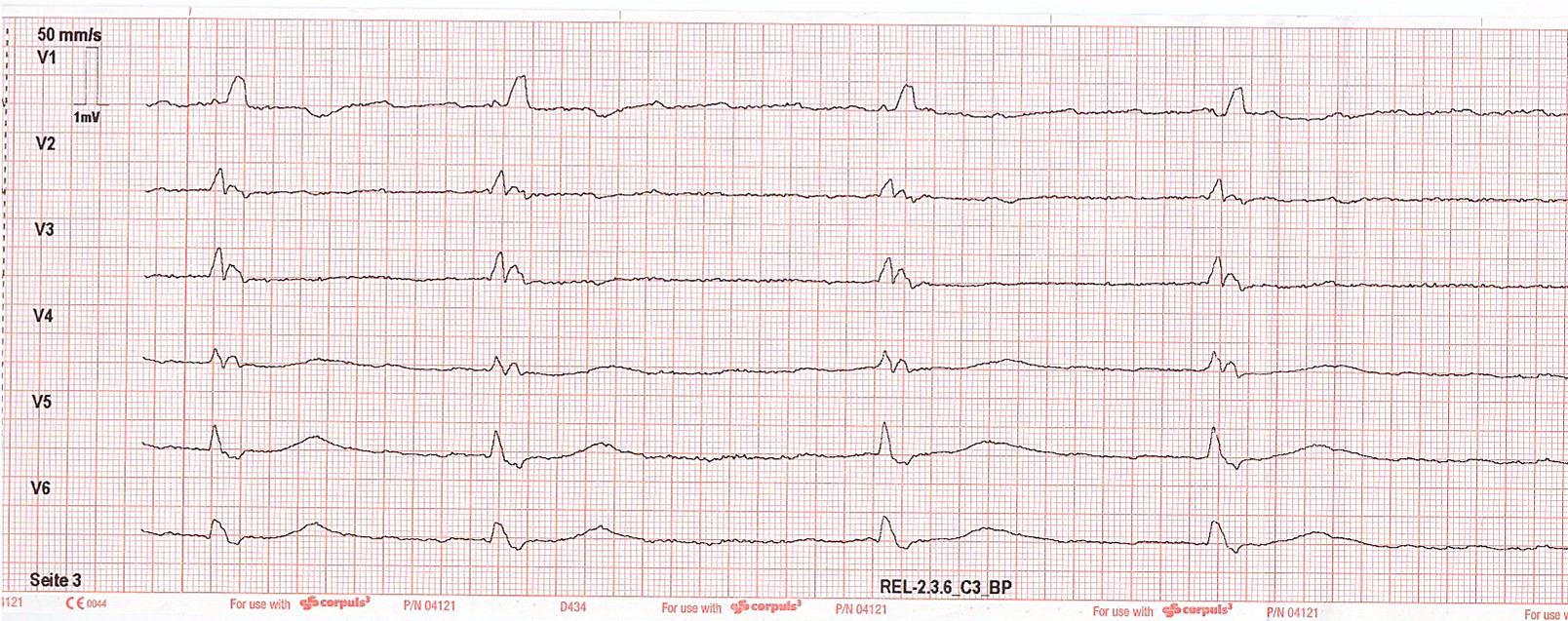
10 Minuten nach der zweiten Atropin-Injektion wird das nachfolgende EKG abgeleitet :
Der Patientin ist es nun subjektiv nicht mehr so schummerig. Sie reagiert prompt auf Ansprache und kann sich weiterhin adäquat artikulieren. Eine leichte Dyspnoe ist unverändert festzustellen. Blutdruck: 85/50 mmHg. Keine zentrale oder periphere Cyanose. Atemfrequenz : 14 / Min. Sauerstoffsättigung : 91 %. Der A. .radialis-Puls kann abgeschwächt getastet werden. Augenschmerzen sind nicht aufgetreten.
Frage :
Weiteres Procedere ?
Dr. Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie / Notfallmedizin
Lessingstr. 26
47445 Moers


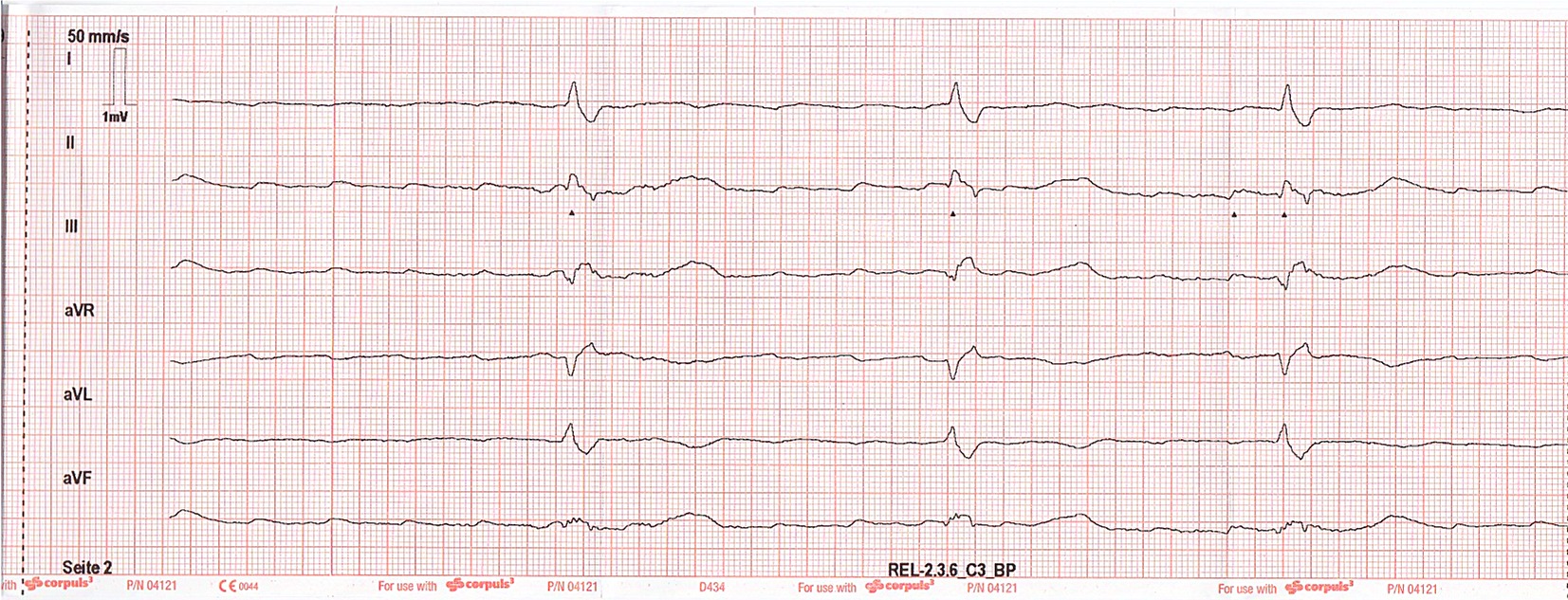
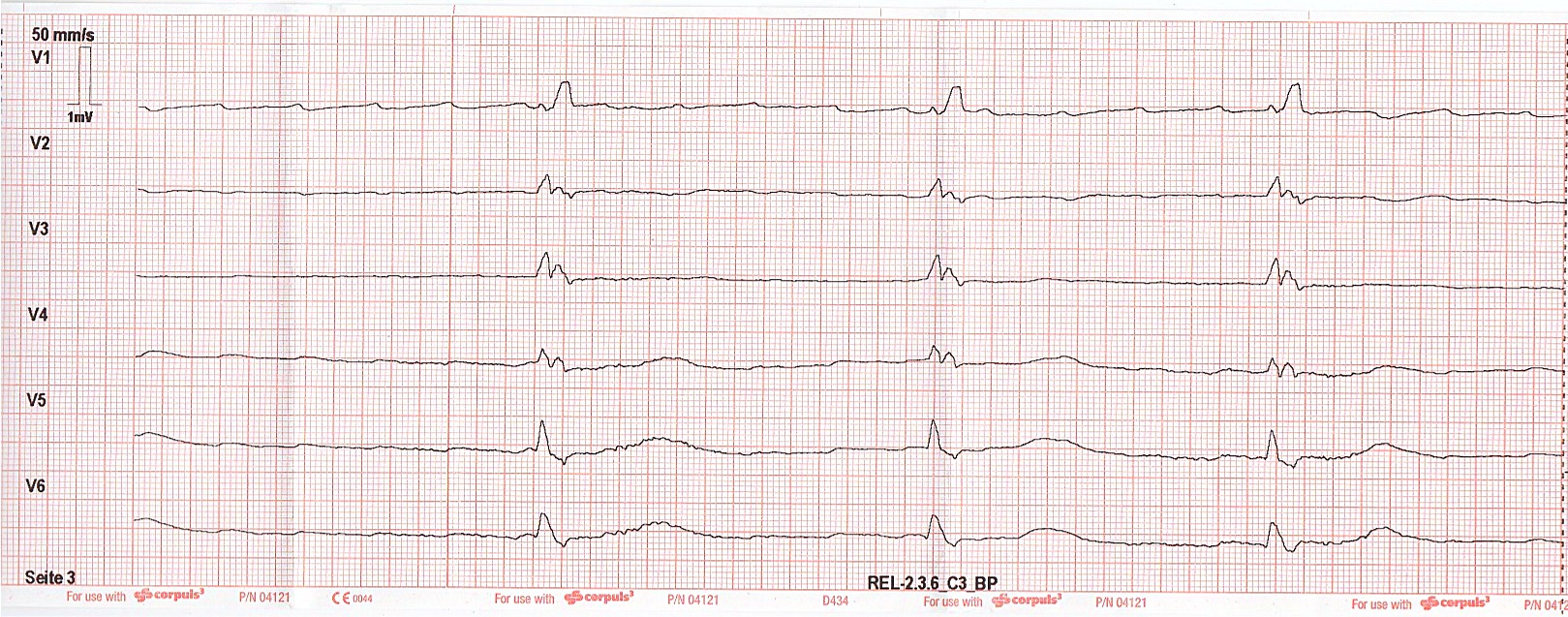
Vermutlich Vorhofflattern mit wechselnder Überleitung, S1Q3-Typ, kRSB.
In Abhängigkeit von Entfernung zur Zielklinik (Kardiologie) und Erfahrung des Notarztes folgende Therapieoptionen:
Atropin wiederholen bis ingesamt max. 3mg möglich, bei persistierender/progredienter hämodynamischer Instabilität: Adrenalin i.v. oder transkutantes Pacing durchführen.
5.000 i.E. Heparin i.v. in Erwägung ziehen, cave: epigastrische Beschwerden, Anämie?
Häufig ist häufig, selten ist selten.
Spricht alles für eine fast fulminante Lungenembolie. Schnelles Handeln und baldmöglichst um Transportt kümmern, ohne sich mit unwichtigen anamnestischen Details zu beschäftigen, wie "Propanol" (Propylalkohol, Ehemann ist medizinischer Laie!). Blutungs-, Magenanamnese, Teerstuhl, Blut im Stuhl?, Abdomen weich? Hochdosiert O2 über Maske (mehr als 4 l/min), so das SpO2 mindestens 94 % beträgt. Allergien erfragen und sofort u.a. ASS 500 und Heparin 5.000 I.E. geben sowie Lyse in Griffnähe halten. Nach alten z.T. Jahre zurückliegende Thrombosen und OPs in den letzten Wochen fragen. Beine ansehen!
Zügig mit Voranmeldung V.a. L.E. In Klinik. Dort sofort Herzecho (Rechtsherzbelastung?) und ggf. Spiral-CT Thorax. Eine seltenere Zoster-Encephalitis würde anders aussehen.
Weiterer Verlauf des Juli-Falls 2017
Das weitere präklinische Procedere entspricht dem Vorschlag von Sebastian. (Zitat „Atropin wiederholen bis ingesamt max. 3mg möglich“)
Bei Herzfrequenz von 48 / Min und leicht verbessertem Allgemeinzustand / verbesserter Vigilanz und zumindest gestiegener Sauerstoffsättigung nochmalige zweimalige i.v.-Gabe von Atropin 0,5 mg im Abstand von ca. 5 Minuten. Außerdem Erhöhung der O2-Insufflation über Maske. Daraufhin weiterer Anstieg der Herzfrequenz auf 55 / Min, sodass auf ein transkutanes Pacing verzichtet werden kann. Diese Herzfrequenz kann auch während des Transports in die kardiologische Abteilung des nahe gelegenen Krankenhauses gehalten werden. SaO2 mittlerweile bei 94 % RR 105/70 mmHg. Die Patientin reagiert adäquat auf Ansprache. Die Dyspnoe ist rückläufig. Übergabe der Patientin im Schockraum in nun zufriedenstellendem Zustand. Bei S1Q3-Typ verläuft die Diagnostik hinsichtlich einer Lungenembolie ohne Befund. Die Patientin wird auf der Intensivstation weiter überwacht. Die Indikation zur Schrittmacherimplantation wird abgeklärt, aber von der Patientin nicht gewünscht. Eine Entlassung der Patientin ist angabegemäß 4 Tage später möglich.
Dr. Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie / Notfallmedizin
Lessingstr. 26
47445 Moers