Alarmierungsmeldung am Montag-Abend 22:30 Uhr:
Respiratorischer Notfall, Patient mit dislozierter Trachealkanüle und Dyspnoe
Situation am Einsatzort / Anamnese:
Das NEF trifft 8 Minuten nach Alarmierung am Einsatzort ein, Einfamilienhaus in einer kleinen Ortschaft im Randgebiet des Nachbarkreises.
Die Tochter (Anruferin) führt das Rettungsteam ins Schlafzimmer. Ein 81-jähriger Mann sitzt mit erkennbaren Atemanstrengungen im Pflegerollstuhl und zeigt eine erhebliche Bewegungsunruhe. Eine auffällige Zyanose ist allerdings nicht erkennbar.
Nach Angaben der Tochter ist ihr Vater vor 3 Jahren aufgrund eines Karzinoms im Epipharynxbereich operiert und anschließend dauerhaft tracheotomiert worden. Seit dieser Zeit sei er zunehmend depressiv geworden und habe in den vergangenen Monaten bereits mehrfach den Wunsch geäußert zu sterben. Erschwerend sei nun auch noch eine dementielle Entwicklung hinzugekommen.
Ein ambulanter Pflegedienst kümmere sich – seit einer abgelaufenen Weichteilentzündung im Umgebungsbereich des Tracheostomas vor 2 Monaten – mittlerweile täglich im Rahmen ihres morgendlichen Pflegeeinsatzes um die Versorgung des Tracheostomas. Nun habe die Tochter ihren Vater mit auf dem Boden liegender Trachealkanüle und mit zunehmender Dyspnoe angetroffen. Auf ihre Versuche, eine vor Ort befindliche Ersatz-Trachealkanüle zu platzieren, habe ihr Vater mit deutlicher Abwehr reagiert und keine Maßnahmen zugelassen.
Erstbefund und (Versuch der) Erstversorgung:
Bei dem 81-jährigen wachen Patienten ist eine tief eingezogene Tracheostoma-Öffnung oberhalb der Fossa jugularis erkennbar mit entzündlichen Weichteilirritationen im Bereich der kaudalen Zirkumferenz und mit erkennbaren Einziehungen der Stomaregion im Rahmen der angestrengten Atemmanöver.
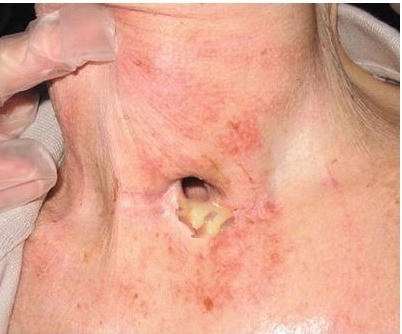
Der Patient ist unruhig und auch aggressiv und lässt keine Diagnostik oder keine Maßnahmen des Rettungsteams bezüglich des A- und B-Problem zu. Es ist phasenweise auch schaumiges Sekret im Bereich des Tracheostomas erkennbar. Auch Pulsoxymetrie und Kreislauf-Diagnostik werden vom Patienten unter Abwehrmanövern mit beiden Armen nicht zugelassen.
Eine Patientenverfügung soll nach Angaben der Tochter vor 4 Jahren aufgesetzt worden sein, das Dokument ist aber seit geraumer Zeit nicht mehr auffindbar.
Die mittlerweile eingetroffenen weiteren Angehörigen (Sohn, Schwiegertochter) sind aufgrund dieser Situation deutlich agitiert. Auch die neu hinzugekommenen Angehörigen haben keine Kenntnis vom Verbleib der Patientenverfügung. Die Lage ist angespannt.
Weiteres Procedere ?
Dr. Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie / Notfallmedizin
Lessingstr. 26
47445 Moers

4 thoughts on “Fall des Monats Dezember 2023”
Ein kniffliger Fall mit schwierigem Setting. Hier der Versuch eines Lösungsweges:
Liegt eine Patientenmappe des Pflegedienstes, ein Medikamentenplan, Arztbriefe, irgendwas vor?
Besteht eine gesetzliche Betreuungssituation und wer hat diese?
Die rechtliche Seite:
Als unstrittig sehe ich die fehlende Geschäftsfähigkeit des Patienten selber – alleine durch die dementielle Entwicklung wäre hier schon ein Fragezeichen zu setzen; anhand der Schilderung scheint es aber, als ob zusätzlich eine Kommunikationseinschränkung bis zur Kommunikationsunfähigkeit (verbal, schriftlich) vorliegt.
Die Patientenverfügung ist aus drei Gründen nicht verwertbar:
– sie liegt halt nicht vor
– sie ist bereits vier Jahre alt (vor OP und Ca- Diagnostik, aber vor allem sehr lange her)
– besteht zum jetzigen Zeitpunkt ausschließlich dem Hörensagen nach
Wenn keine gesetzliche Betreuung vorliegt (und diese erreichbar ist& etwas vorgibt), haben wir keine (sichere) Rechtsgrundlage, um Maßnahmen NICHT vorzunehmen.
Daher: Nachforderung Pol, insbesondere (früh) wenn die Lage angespannt (im Sinne einer Gefährdung des RD) ist
Die soziale Seite:
Versuch der Ergründung des Patientenwillen im direkten Austausch mit diesem.
Rücksprache, was die Angehörigen wünschen (rein informativ) und Erläuterung der rechtlichen Zwänge, in denen sich der RD befindet.
Besteht eine hausärztliche (palliative?) Versorgung und ist dieser erreichbar? Dort etwas zum Patientenwunsch bekannt oder hinterlegt?
Die medizinische Seite:
Als möglich bzw. wahrscheinlich erachte ich eine schmerzbedingte Abwehr des Patienten gegen die Maßnahmen – hier wäre im direkten Austausch mit ihm zu schauen, ob dieses vom Patienten bestätigt werden kann und ob ggf. Wege gefunden werden können, die Schmerzen zu nehmen oder zunächst schmerzfreie Maßnahmen zu etablieren im Sinne einer vertrauensbildenden Maßnahme – so hätte ich sehr gerne eine Sauerstoffgabe per Maske über dem Tracheostoma etabliert: Kein Kontakt mit der potentiell schmerzenden Stelle und hilfreich für die Atemanstrengungen.
Zur Schmerzstillung wäre hier ideal ein Fentanyl- Lolli, der aber leider im zivilen Setting selten verfügbar ist.
Über eine medikamentöse Intervention wäre auch mein Einstieg in eine bessere Führbarkeit des Patienten und die anstehende medizinische Diagnostik und Versorgung, ggf. einschließlich KH- Transport, wenn vor Ort keine Stabilisierung UND definitive Weiterversorgung erreicht werden kann.
Bin sehr gespannt, wie der Fall tatsächlich gelöst wurde!
Ich stimme meinem Vorredner in weiten Teilen zu. Eine nicht einsehbare Patientenverfügung (und lasst mich raten: Keiner weiß, was da sinngemäß drinstand…) kann ich nicht beachten. Was aus der Fallbeschreibung nur schwer ersichtlich ist, ist die Kontaktierbarkeit des Patienten. Ist er vielleicht nur aktuell erregt und abwehrend, lässt sich aber im Verlauf beruhigen und wird zugänglicher? Das war hier eigentlich mein erster Eindruck. Immerhin lebt er scheinbar alleine mit Versorgung durch einen ambulanten Pflegedienst. Eine „dementielle Entwicklung“ kann viel heißen. Wenn der (angeblich) geäußerte Todeswunsch mehrfach im Laufe der Zeit in einer insgesamt sicher als allgemein belastend zu wertenden Situation erfolgte, ist das schon eine Aussage, die man nicht einfach ignorieren darf. Selbst wenn man aber einen zu beachtenden Sterbewillen unterstellt, ist es schwer vorstellbar, dass jemand in maximaler Agitation und unter Luftnot sterben möchte. Im vorliegenden Fall geht es aber eher nicht um einen akuten Sterbeprozess, wie es scheint. Der Patient ist zu starker körperlicher Abwehr in der Lage und nicht zyanotisch. Meine Bemühungen würden darauf zielen, das Vertrauen des Patienten zu gewinnen und bestmöglich zu kommunizieren. Ist überhaupt ein Schmerz der Grund für die Abwehr? Den Patienten fragen, ob er im häuslichen Umfeld bleiben möchte und ihm das dann auch ermöglichen, dazu seine Mitarbeit einfordern. Die Einbeziehung der Verwandschaft und des Hausarztes ist sinnvoll. Der Hausarzt wird vermutlich nachts nicht erreichbar sein.
Primärziel: akute Lösung bis zum nächsten Morgen (Dienstag=Wochentag, wenigstens ein Lichtblick!) in Zusammenarbeit mit dem Patienten und den Angehörien, idealerweise zu Hause lassen, mit oder ohne repositionierte Trachealkanüle. evt. Morphingabe o.ä. Ein Verwandter kann vielleicht die Nacht über beim Patienten bleiben.
Sekundärziel: Umfassende Betreuung durch Hausarzt/Palliativdienst/Pflegedienst, Rechtssichere Klärung des Patientenwillens, Einsatz einer Betreuungsperson.
Wir haben hier wie beim letzten Mal ein Fall von nicht einwilligender Person vorliegen mit der Frage der Einsichtsfähigkeit und den daraus folgenden Handlungsoptionen bzw. Problemen. Ich würde mich sehr über eine vor allem rechtliche Aufarbeitung dieser Fälle – über die reine retrospektive Information über den Fallverlauf hinaus – freuen.
Der Dezemberfall 2023
Steffi und John haben die Problematik des Falls mit allen seinen Widrigkeiten wirklich gut nach vollziehbar dargestellt. Das Einbeziehen der Angehörigen und die Nicht-Verwertbarkeit der fehlenden Patietnetnverfügung sind wichtige Kriterien. Auch hinsichtlich der Notwendigkeit einer Akuttherapie besteht Konsens. Hinsichtlich der von Steffi gewünschten rechtlichen Aufarbeitung werde ich mal einen mir bekannten Spezialisten kontaktieren. Ich hoffe, er kann uns weitere Vorschläge zum Vorgehen in diesen kniffligen Situationen liefern.
Weiterer Verlauf des Dezemberfalls 2023
Aufgrund der ausgeprägten Dyspnoe-Symptomatik mit Austritt von schaumigem Sekret aus der Tracheostoma-Öffnung und erschwerter Atemarbeit des 81 jährigen Manns werden Akutmaßnahmen am Einsatzort für sinnvoll gehalten. Der Notarzt bespricht die Problematik mit den Angehörigen und fragt nach bisher erfolgreich durchgeführten Strategien zur Beruhigung des Patienten. Die Schwiegertochter hat in der letzten Zeit wiederholt ein vertrauliches Verhältnis zum Patienten aufbauen können. Die Schwiegertochter wird über die vom Rettungsteam erwogene nasale Sedierung des Patienten mit MAD (Mucosal atomisation device) informiert. Wenn möglich soll es dem Patienten als Gabe von Nasentropfen zur Erleichterung der Nasenatmung angekündigt werden. Zwei 1ml-Spritzen mit je 5 mg Midazolam (15mg/ 3ml) sind vorbereitet und die Anwendungsweise ist der Schwiegertochter demonstriert worden. Die Schwiegertochter hat mit ihrem beruhigenden Einreden tatsächlich erkennbaren Erfolg und kann den Patienten auch von der Notwendigkeit der Nasentropfen-Gabe überzeugen.
Die daraufhin von der Schwiegertochter durchgeführte nasale Midazolam-Gabe zeigt nach 10 Minuten eine beginnende Wirkung. Bei dem nun etwas ruhigeren Patienten ist in Anwesenheit und mit beruhigender Ansprache seiner Schwiegertochter und seiner Ehefrau auch eine Annäherung des Rettungsteams möglich. Die Tracheostoma-Öffnung kann kurz inspiziert werden. Die vor Ort greifbare Ersatz-Trachealkanüle kann mit einer geringen Menge Gleitmittel anschließend erfolgreich platziert werden. Auch eine Bestimmung der Vitalparameter ist nun zumindest pulsoxymetrisch möglich. Pulsoxymetrie: SaO2 90 %, Pulsfrequenz bei 105/Minute. Durch das Tracheostoma wird noch eine geringe Menge schaumiges Sekret effektiv abgehustet. Das Absaugen mit einem schmal-lumigen Katheter wird versucht, ist aber bei erneuter leichter Unruhe nur kurzzeitig möglich. Eine erhebliche Dyspnoe besteht allerdings nun nicht mehr.
Bei erkennbarer Deeskalation der Dyspnoe-Situation und nachvollziehbar palliativer Lage werden nach Prüfung der korrekten Platzierung der Trachealkanüle zukünftige Möglichkeiten der Sedierung mit den Angehörigen besprochen. 2 Tbl.Tavor expidet werden – nach erfolgter kurzer Einweisung – vor Ort belassen. Die Suche nach der erstellten Patientenverfügung wird nochmals dringlich empfohlen. Auch wird der Benefit einer raschen hausärztlichen Ergänzung der Dauermedikation durch ein Sedativum und/oder Antidementivum angesprochen.
Der Patient wird in Absprache mit den Angehörigen zuhause belassen.
Ein frohes Neues Jahr wünscht Euch allen
Dr. Gerrit Müntefering
Arzt für Chirurgie / Unfallchirurgie / Notfallmedizin
Lessingstr. 26
47445 Moers
Ich habe das Gefühl, dass du genau auf die Fragen eingegangen bist, die viele von uns hatten.