Alarmierungsmeldung Freitag 03:00 Uhr nachts:
Männlicher Patient mit Herzrhythmusstörungen
Weitere Vorinformation der Rettungsleitstelle während der Anfahrt:
Patient mit ICD und wiederholter Schock-Auslösung
Situation am Einsatzort:
Das NEF trifft erst 9 Minuten nach Alarmierung am Einsatzort ein, da es sich um ein versteckt gelegenes Bauerngehöft handelt.
Vor dem Haus stehen Vater und Sohn in Strassenkleidung. Notfallpatient ist der 79-jährige Vater. Er erscheint auf den ersten Blick nicht vital gefährdet, ist ansprechbar und orientiert, eine Dyspnoe besteht nicht. Bei der Pulspalpation ist der Puls arrhythmisch, leicht tachykard , gut tastbar. Er wird von den Rettungsassistenten in den RTW transferiert.
Vorgeschichte:
Bei dem 79-jährigen Patienten besteht eine koronare 3-Gefäß-Erkrankung mit Z.n. Myokardinfarkt und Stent-Implantation 2004..
Bei in der Folgezeit festgestellter dilatativer Kardiomyopathie mit signifikanter Arrhythmie-Gefährdung wurde der Patient im Jahr 2006 bei Erfüllung der MADIT II-Kriterien im Universitätsklinikum aufgenommen zur ICD-Implantation.( 1-Kammer-ICD).
Kurzinformation zur MADIT-Studie:
Die MADIT II – Studie ( = Multicenter Automatic Defibrillator Implantation Trial ) konnte zeigen, dass die Überlebenswahrscheinlichkeit für Patienten mit deutlich eingeschränkter linksventrikulärer Ejektionsfraktion ( LVEF < 35 %) nach Myokardinfarkt durch den Einsatz eines ICD deutlich verbessert wird.
Aktuelle Medikation : Enalapril, Torasemid, Concor , Magnesium, ASS 100.
Der im Jahr 2006 implantierte ICD hatte bisher noch nie ausgelöst / geschockt. Der ICD wurde noch im Vormonat kontrolliert mit zufriedenstellenden Messwerten.
Der Patient hatte im Verlauf des vorangegangenen Tages leichte, aber nicht als Belastung empfundene Hofarbeiten durchgeführt. Bei zunächst ungestörter Nachtruhe wurde der Patient gegen 02:30 Uhr von dem ersten Schockimpuls des ICD aus dem Schlaf gerissen. Unmittelbar nach Schockabgabe empfand der Patient aber keine thorakalen Schmerzen keine Kreislaufdysregulation, keine Schwindelsensationen.
In den darauffolgenden 15 Minuten kam es allerdings dann zu 5 weiteren Schockimpulsen in zunehmend kürzeren Zeitintervallen. Auch in dieser Phase werden keine anhaltenden thorakalen Schmerzen, keine Palpitationen, keine Schwindelsensationen und keine Schwäche empfunden. Aufgrund dieser mehrfachen Schockimpulse erfolgte die Alarmierung der Rettungsleitstelle.
Erstbefund:
Der Patient reagiert adäquat auf Ansprache. Kommunikation ist gut möglich. Thoraxschmerzen oder in den Arm, in die Halsregion und ins Epigastrium ausstrahlende Schmerzen werden verneint.
RR 140 / 80 mmHg , Puls palpatorisch arrhythmisch mit teilweise längeren Pausen Frequenz um 90 -110 / min. SaO2: 92 %.
Das abgeleitete EKG zeigt den nachfolgenden Befund:
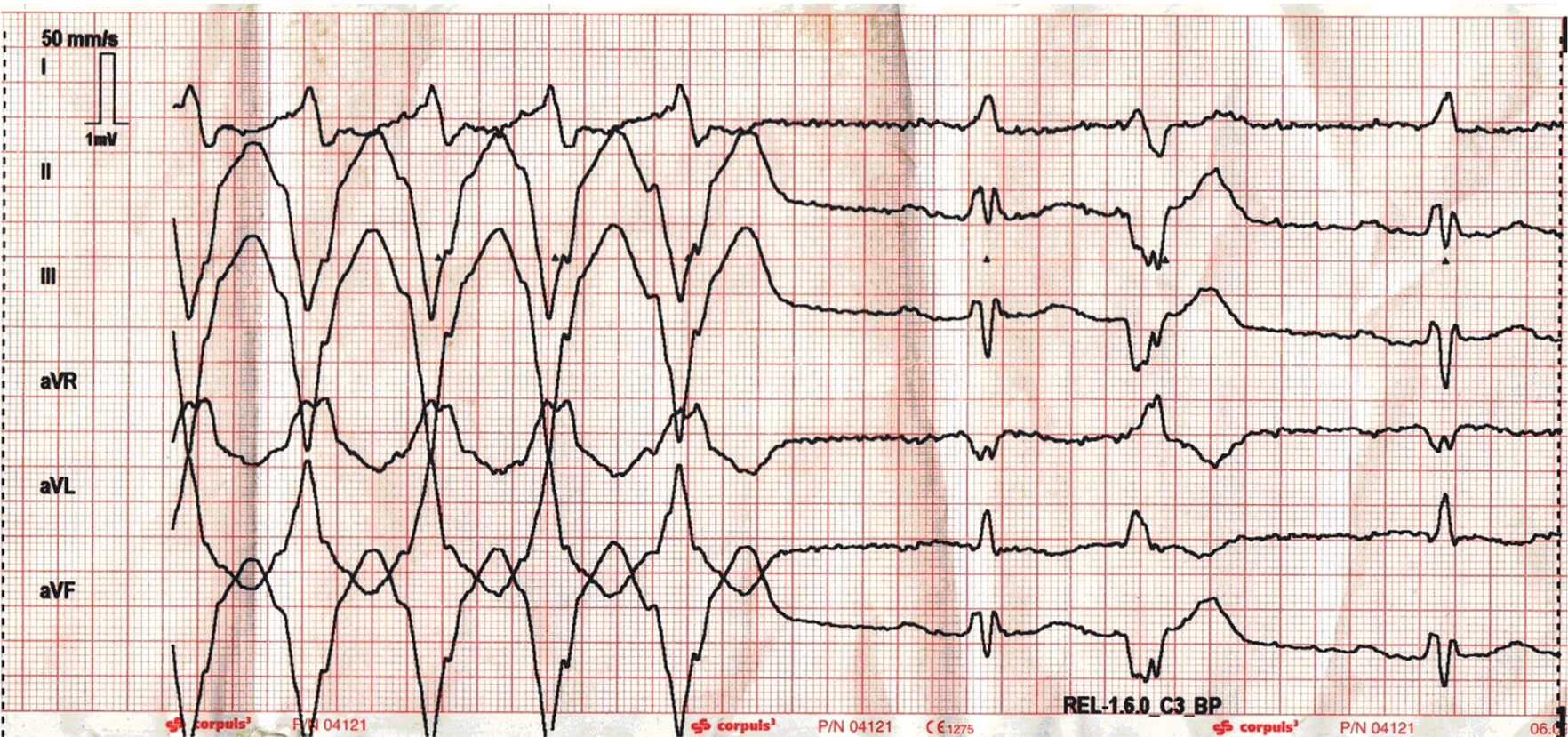
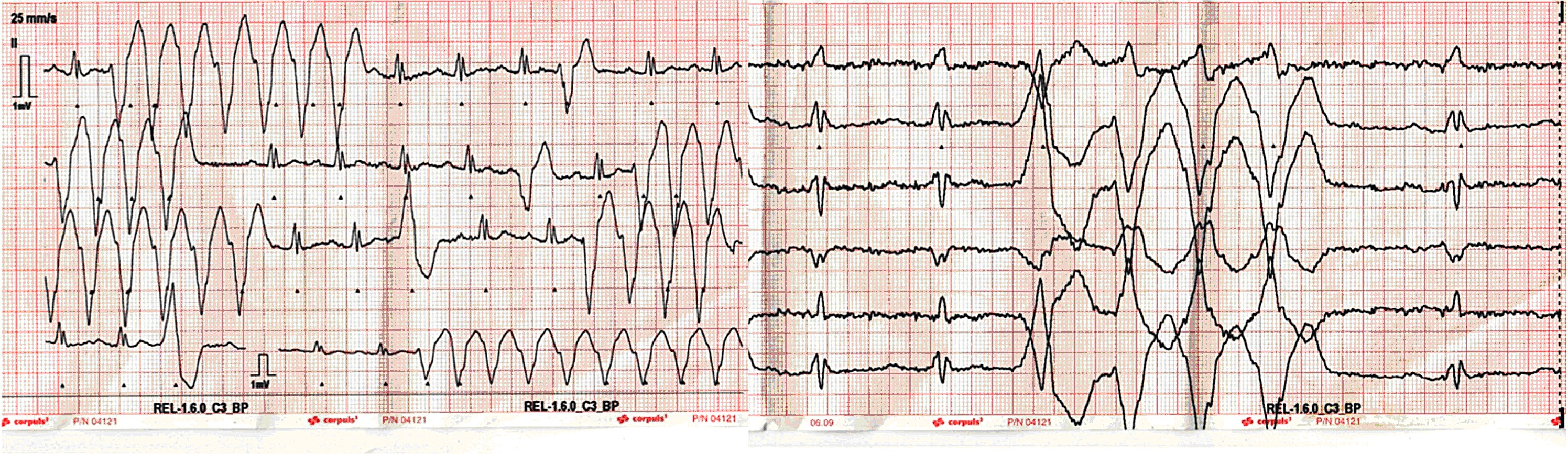
Erstmaßnahme:
Sofortige Anlage eines i.v.-Zugangs.
Weiteres Procedere?
